体外受精
体外受精
体外受精とは体外受精ー胚移植法(IVF-ET)のことを意味し、お薬を使って育てた卵胞内にある卵子を体外に取り出して(採卵)、精子と受精させて(培精)できた受精卵を子宮内に戻す(胚移植)治療法です。日本産科婦人科学会によると体外受精によって国内で平成28年に5万4110人の子供が生まれたとの報告があり、厚生労働省の統計では28年の総出生数は97万6978人で、18人に1人が体外受精で生まれています。
体外受精・胚移植法による不妊治療は1978年に英国で初めて成功し、日本においては東北大学で1983年に初めて成功しました。
現在は顕微授精など、体外受精ではうまくいかない患者さんを対象とした治療法があります。

体外受精を行った方が良い方
- 人工授精の妊娠率(生産率)が頭打ち
- 卵巣予備能低下(AMH、年齢)
- 精液所見低下
- 抗精子抗体陽性
- ピロリ菌治療後もフーナー不良
- 卵管鏡下卵管形成術(FT)後も半年経過
- 子宮内膜症をお持ちの方
- 多嚢胞性卵巣症候群(PCOS)
体外受精における卵巣刺激法
卵巣刺激(ロング法、ショート法、アンタゴニスト法、PPOS法、低刺激法など)により卵胞を複数個発育させる場合と、自然周期にて1つの卵胞発育を待つ場合があります。排卵誘発剤による卵巣刺激は、採卵の際に良好な卵子を複数個採取するために行われます。卵巣の反応は個々に異なりますので、AMHその他のホルモン検査を参考に患者さん一人ひとりに合った刺激方法を選択します。生理3日目より卵巣刺激(主にhMG/FSH注射)を開始します。
ロング法、ショート法(GnRHアゴニスト法)
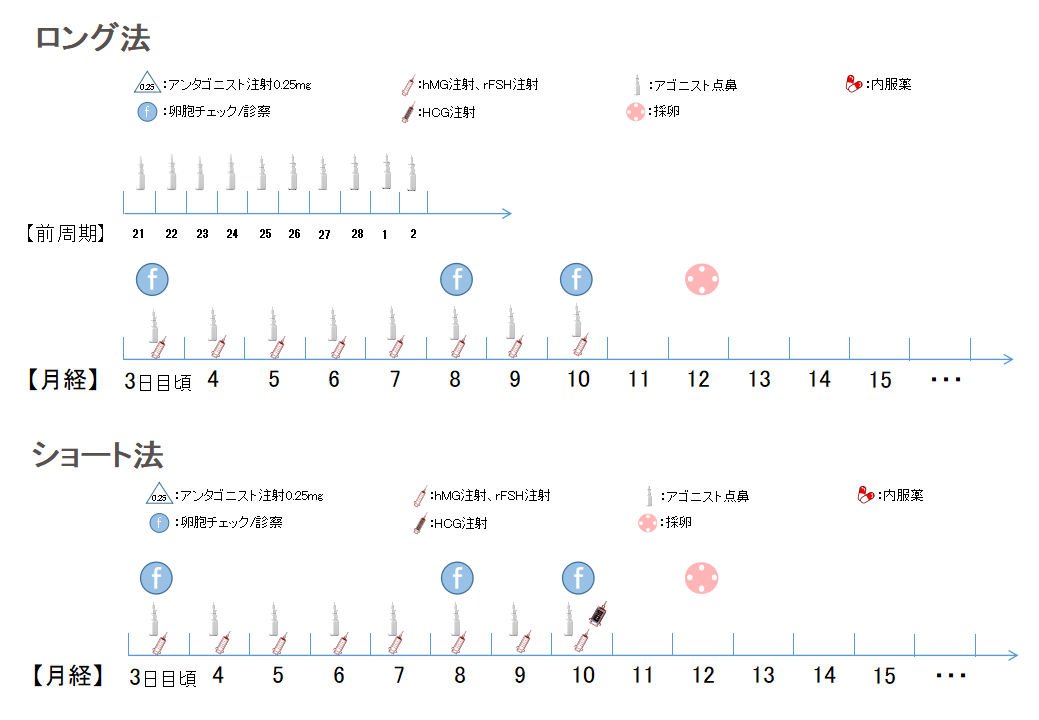
1980年代後半より実施されている方法です。GnRHアゴニスト(ブセレキュア)はもともと子宮筋腫や子宮内膜症治療に使われる点鼻薬です。この薬剤を使用すると排卵が抑制されます。HMG製剤やFSH製剤を使用して卵胞を複数個育てていき、排卵を抑制しながら卵胞の発育を調整することが可能です。GNRHアゴニストには、全周期の黄体期(高温期)中期から使用するLong法と月経開始直後より使用するShort法との2種類があります。
当院では卵巣の予備能が良い方にLong法を、予備能が低下、FSHが高い方にはshort法を用いています。月経3日からHMG/FSH製剤を開始します。月経8、10日目に経膣超音波法により卵巣内で発育する卵胞数と卵胞の大きさを計測します。また血液中のE2(エストロゲン)を測定します。卵胞経過が約20mmに発育し、卵胞1個あたり200pg/ml程度になったら夜の10-11時頃にHCGというホルモンを注射します。HCG投与後36時間で排卵が起こります。排卵直前、HCG投与後34-36時間8時30分―9時ころに採卵を行います。
アンタゴニスト法(GnRHアンタゴニスト法)
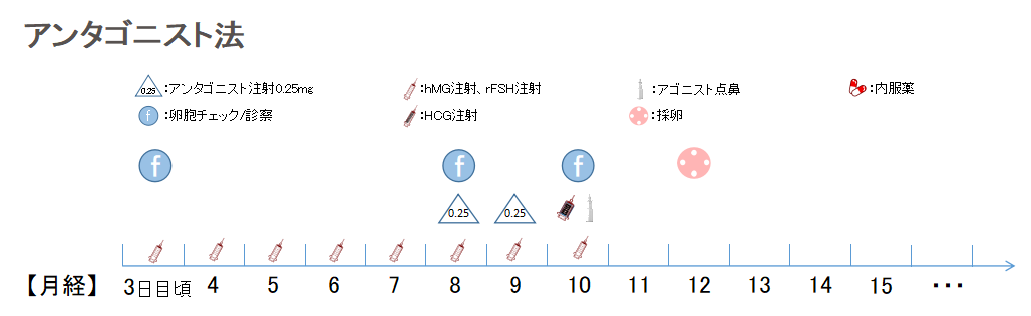
ロング法やショート法を行うと妊娠率もよいため、多くの施設がこの刺激法を行っていますが、卵巣過剰刺激症候群が頻度は低いものの発生することがあります。アンタゴニスト法は卵巣過剰刺激症候群の発症を抑える効果があります。また卵巣機能が悪く、1-2個程度しか発育しない場合、排卵抑制を行い、卵胞を十分(20㎜程度)に育てて採卵したい場合は、GnRHアンタゴニストを用いた方法が用いられます。GnRHアンタゴニスト(セトロタイド)は自然排卵を抑制する薬剤です。GnRHアンタゴニスト製剤は改良が進み、性ステロイドホルモン(LH,FSH)の上昇がなく、即効性がありアゴニストの短所を補う薬剤として使用されています。E2減少による副作用は少ないですが、半減期が短いため反復投与が必要となります。
月経3日からHMG/FSH製剤を開始します。月経8、10日目に経膣超音波法により卵巣内で発育する卵胞数と卵胞の大きさを計測します。また血液中のE2(エストロゲン)を測定します。卵胞径が14㎜台、E2が500pg/mlを超えてくると排卵しやすい状態となるためアンタゴニストの使用を開始します。当院ではアンタゴニストを48時間ごとに投与しています。日本人は体形が欧米人に比べ小さいため90%の方が、その方法で排卵抑制ができます。また排卵抑制が効きすぎると卵胞発育のブレーキともなります。診察時にLHホルモンの採血を行っていますので、万が一薬の効果が不十分な方も追加でアンタゴニストを投与するといった対応が可能です。卵胞径が約20mmに発育し、卵胞1個あたり200pg/ml程度になったら夜の10-11時頃にHCGというホルモンを注射します。HCG投与後36時間で排卵が起こります。またはGnRHアゴニストであるブセレキュア点鼻薬を用いて卵の成熟化を図ることもできます。排卵直前、HCG投与後34-36時間経過した8時30分―9時ごろに採卵を行います。
PPOS法
PPOS法(プロゲステロン・プライムド・オバリアン・スティミュレーション)は、不妊治療の一環として行われる卵巣刺激法の一つです。この方法は、主に採卵を目的とする際に使用されます。PPOS法では、卵巣の過剰刺激を防ぎながら質の高い卵子を得るために、プロゲステロン製剤を使用します。
プロゲステロンは、排卵を抑える働きを持ち、通常の月経周期では排卵前に分泌が増えるホルモンです。PPOS法では、このプロゲステロンを計画的に使用することで、排卵を防ぎつつ卵胞を育てることができます。これにより、卵胞が未熟な段階で排卵するリスクを減らし、採卵の成功率を高めることができます。
この方法の利点は、卵巣過剰刺激症候群(OHSS)のリスクを低減できること、また個別の患者様に合わせた柔軟な対応が可能であることです。一方で、排卵を抑制するために追加の薬剤が必要となるため、治療のスケジュール管理が重要になります。
月経3日からHMG/FSH製剤を開始します。月経10日目に経膣超音波検査法により卵巣内で発育する卵胞数と卵胞の大きさを計測します。プロゲステロン製剤として当院はMPA(メドロキシプロゲステロン酢酸エステル)を使用しています。1日5-10mgで排卵を抑制する効果があります。卵胞径が20mmに発育し、卵胞1個あたり200-400pg/ml程度になったら夜の10-11時頃にHCGというホルモンを注射します。HCG投与後36時間で排卵が起こります。またはGnRHアゴニストであるブセレキュア点鼻約を用いて卵の成熟化を図ることもできます。排卵直前、HCG投与後34-36時間経過した8時30-9時ごろに採卵を行います。

低刺激法
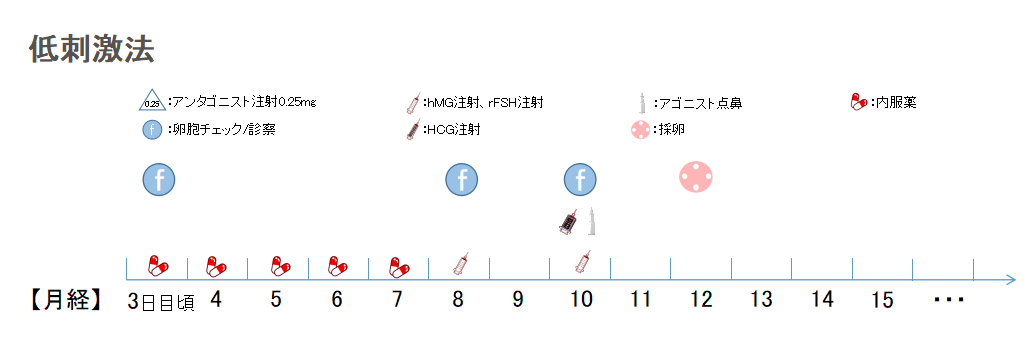
卵巣機能が低下してFSHが上昇していたり、ロング、ショート、アンタゴニストにて回収できる卵が少ない方を対象に低刺激法を行っています。年齢が若く、卵巣が刺激に対して強く反応する場合は、しっかり刺激をして採卵数を多くし胚盤胞を確保することをお勧めしています。
クロミッド(セロフェン)1~2錠やレトロゾール1錠を月経3日より開始。状況に応じてHMG/FSH製剤を月経5日目ないし8日目から隔日で注射していきます。排卵抑制のために卵胞径が14-5mmになったらアンタゴニストを開始することがあります。アンタゴニストは卵胞の発育に対してブレーキの役割となりますので、アクセルの役割であるHMG製剤の注射の投与が必要となります。
アンタゴニストの使用で卵胞発育のスピードが失速するかたは、アンタゴニストを使用せず18mm程度でHCG注射もしくはブセレキュア点鼻で卵の成熟化を図ります。アンタゴニストを使用した場合は卵胞径が20-22mmぐらいになったところでHCG注射もしくはブセレキュア点鼻で卵の成熟化を図ります。
治療前周期のピルによる調整
以前までは、刺激を開始する前の月経3日目でエコーを行った際に、見える卵胞の大きさにばらつきがあり、アンタゴニストを使用するタイミングが難しいためピルを用いて卵胞の大きさをそろえたうえで刺激を行うピルーアンタゴニスト法というものがありました。現在でも一部クリニックは行っています。ただピル周期があるなしで生産率(赤ちゃんを出産する確率)に有意な差がないことから、当院では採卵の全周期にピルを投与する方法は採用していません。
胚凍結
卵子と精子を合わせて受精した受精卵を培養器のなかで厳重に管理しながら培養し、初期胚(採卵から2-3日目)もしくは胚盤胞(採卵から5-7日目)を凍結します。採卵周期で移植した後の余剰胚がある場合や卵巣過剰刺激症候群(OHSS)のリスクが高い場合に、胚凍結保存が行われます。胚凍結保存により採卵回数の減少、身体的・経済的負担の軽減、採卵あたりの累積妊娠率の向上、1個ずつ複数回移植できるため多胎妊娠の防止といった多くのメリットがあります。

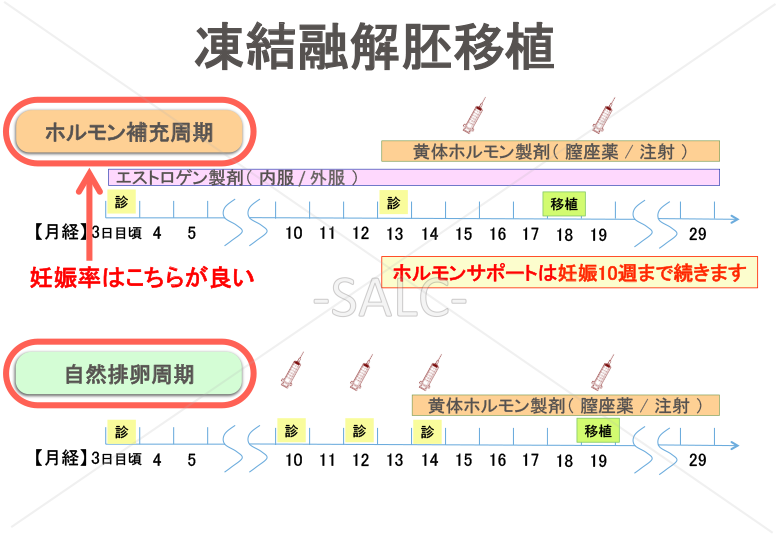
凍結融解胚移植
凍結した胚を自然周期もしくはホルモン補充周期を用いて移植を行います。日本では融解胚移植による治療周期が急速に増加しており、2010年には新鮮胚移植65,077周期に対して、融解胚移植79,944周期となっています。新鮮胚移植の妊娠率が21.9%に対して、融解胚移植の妊娠率は33.7%と良いのが特長です。近年、凍結保存技術の向上により、採卵周期に移植(新鮮胚移植)をせず全胚凍結を行い別の周期に融解胚移植が行われるようになってきました。その理由は、前述の融解胚移植の妊娠率が高いことと卵巣過剰刺激症候群(OHSS)の予防の他にも、子宮外妊娠の予防や周産期リスク(分娩前の出血、早産、低出生体重児、周産期死亡)の低下につながるというデータがあるためです。
ホルモン補充周期の場合は、月経3日に来院していただき血液中のE2、PRG、HCGを測定します。エコー検査で内膜がしっかり薄くなっていることを確認したうえで、エストロゲン製剤で内膜を厚くしていきます。ホルモン補充周期のメリットは、ご自身で移植のタイミングを決めることができる点です。
一方自然周期の場合は、月経3日に来院していただき血中のE2、LH、PRG、HCGを測定します。エコー検査で内膜がしっかり薄くなっていることを確認したうえで、エストロゲン製剤で内膜を厚くしていきます。クロミッドは内膜は薄くなるため当院ではレトロゾールを用いています。月経10日目ごろにエコー、血中LH、E2,PRG測定を行います。卵胞が20mm程度になったらHCG注射もしくはブセレキュア点鼻を22-23時に実施してもらい、2日後に来院、エコーで排卵確認を行い、血中のE2,PRGの値をみて移植日を決定します。
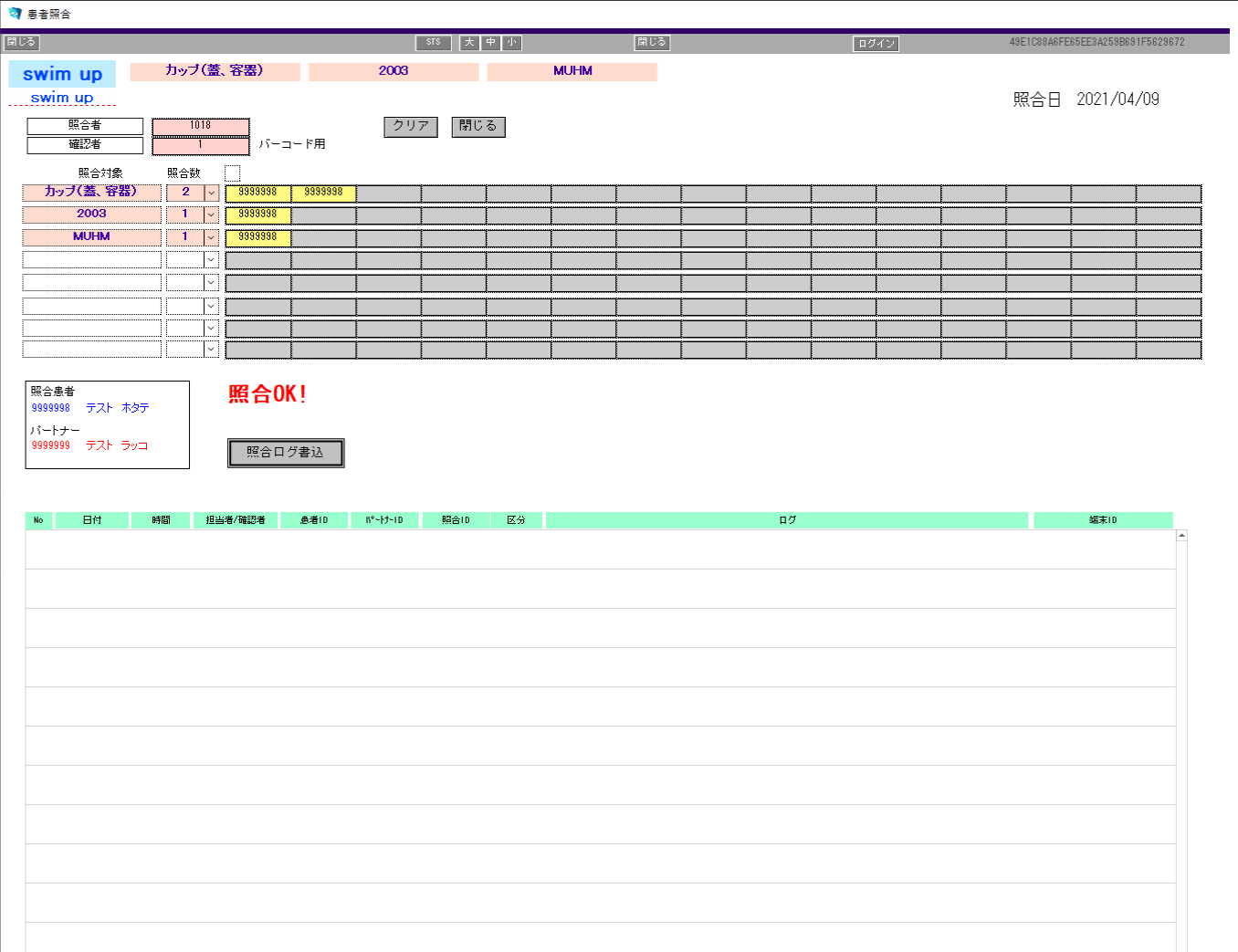
「ART取り違い防止バーコードシステム」
従来より十分な管理体制を整え、ダブルチェックを行って参りましたが、今後、より一層の管理体制の強化を図るために、『ART取り違え防止システム』を導入しました。卵子や精子を取り扱う際に、『ART取り違え防止システム』を使用しております。万一、ご夫婦とは異なる検体が照合された場合、アラームが鳴り、スタッフが気づけるようになっています。
不妊治療を行うみなさまに安心して頂けるよう、細心の注意を払って取り組んでおります。