染色体とは
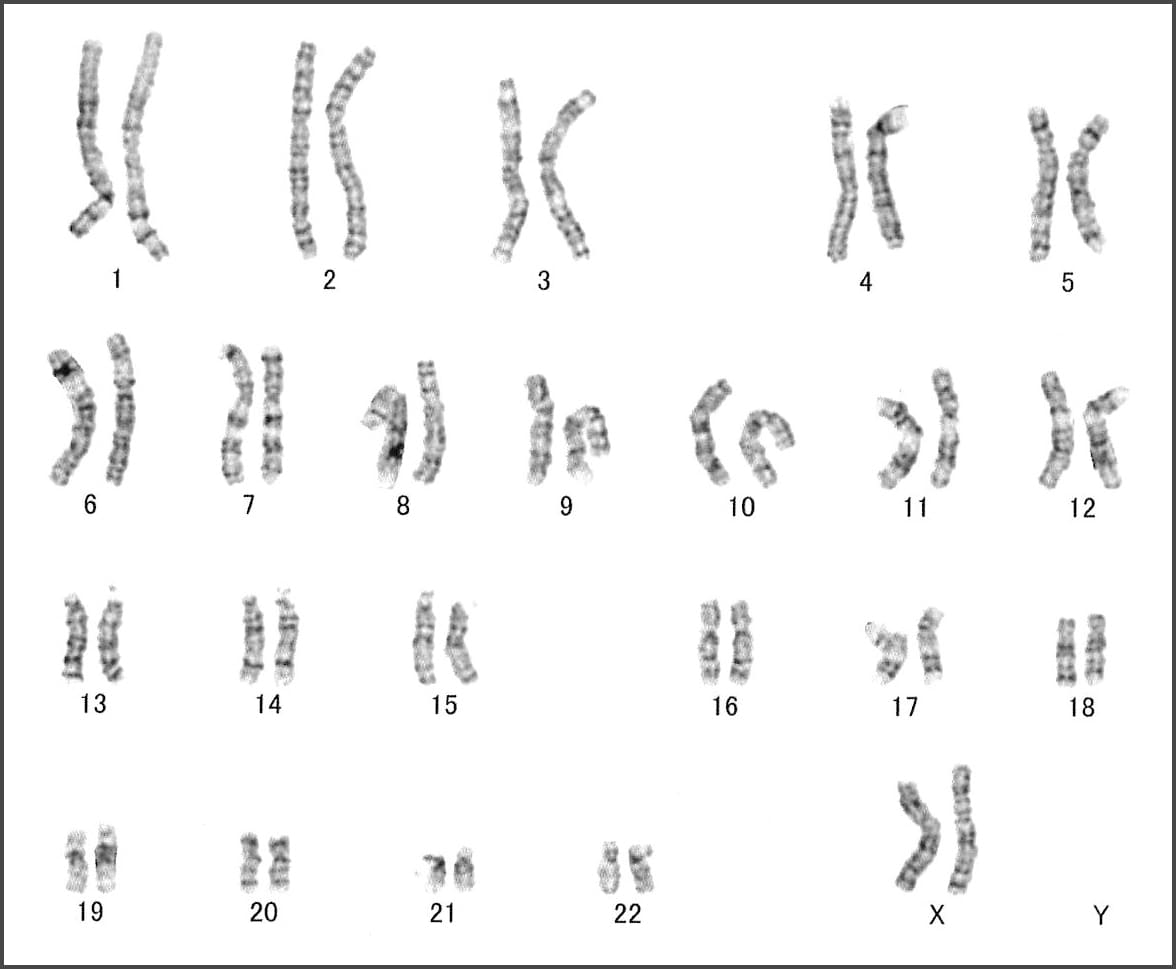
染色体とは、細胞核内にある構造体の1つであり、遺伝子の集合体です。人の体は約37兆個の細胞から構成されており、その細胞のひとつひとつに細胞核があり、その中に染色体が46本あります。1本の染色体には約1000個の遺伝子が存在します。
遺伝子情報を伝える染色体は、46本ありますが、そのうちの半分の23本は、父親から、残りの23本は母親から受け継いでいます。1番から22番染色体は、それぞれ2本づつあり常染色体と呼ばれています。残りの染色体は性染色体と呼ばれ、男性であれば、X染色体とY染色体、女性であればX染色体が2本存在します。
下記の図は46. XX を示しています。
染色体の異常とは
染色体の本数に過不足がある場合や染色体の構造に異常がある場合を染色体の異常と定義しています。本来であれば、染色体は2本でペアになっていますが、1本のみの場合をモノソミーといい、3本の場合はトリソミーといいます。
染色体の本数異常の場合は、妊娠しないか着床はしますが、早い週数で流産となるケースがほとんどです。自然流産の原因の大半が染色体の本数異常によるもので、偶発的に起こった場合と両親の染色体の構造異常によって起こった場合とがあります。
母体の年齢が高くなるにつれて、妊娠率が低下し流産率が上昇することが分かっています。この原因の一つとして受精した胚の染色体数異常です。
卵子側の染色体の本数異常が母体の年齢が上がることで起こりやすくなると言われています。その結果、受精した胚に染色体数異常が起こってしまいます。PGT-Aは、染色体の本数を確認する検査であり、過不足が無いかを確認することができます。
一方で両親の染色体の構造異常の場合は、両親のうちのどちらかが均衡型転座(染色体量は正常)である場合に、受精した胚に均衡型転座や不均衡型転座(染色体量に過不足あり)が起こってしまいます。
習慣性流産のためPGT-Aの対象となったご夫婦は、ご自身の染色体検査を行い、どちらかが均衡型転座があった場合はカウンセリングを行い、PTG-SRを受けていただくことになります。
ご夫婦の染色体検査を行っていない場合でも、2種類の染色体の末端部の部分的トリソミーとモノソミーが存在する場合は、不均衡型転座を疑います。1個のみでなく複数個の胚で同様の検査結果が得られた場合は、夫婦のどちらかが均衡型転座であることが疑われ、夫婦の染色体検査を行います。
検査結果
- A:胚正数性の胚:染色体の本数が正数性と考えられる胚
- B:モザイク胚 :染色体の本数が正常のものと部分的に異常があるものと混在した胚
- C:胚異数性の胚:染色体の本数が異数性と考えられる胚
- D:判定不能の胚:解析が出来なかった胚

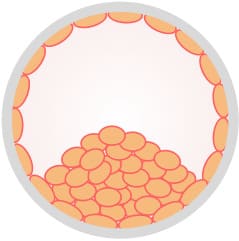
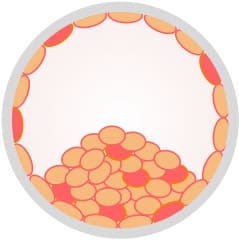
正常な細胞

異常な細胞

モザイク(正常と異常な細胞が混在したもの)

検査結果の見方
染色体の本数の変化は線状でグラフに示されます。縦軸にあるcopy numberが染色体の本数を示します。1は1本(モノソミー)、1が2本(正常)、3は3本(トリソミー)を意味します。
横軸は1番染色体から22番染色体、およびX染色体、Y染色体となっています。
1番染色体が一番長く22番染色体が一番短いため、X軸のプロットされた幅が異なります。染色体に異常が認められない場合は、性染色体の部分は取り除かれて表示されます。
正常胚(正二倍体)
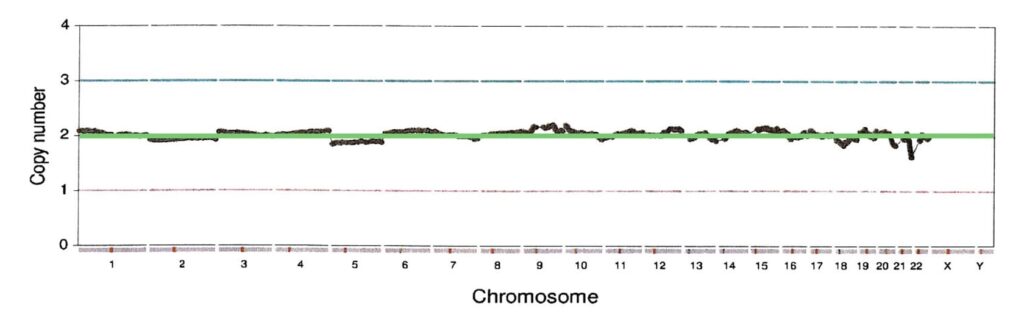
移植可能な胚となります。
異数性胚
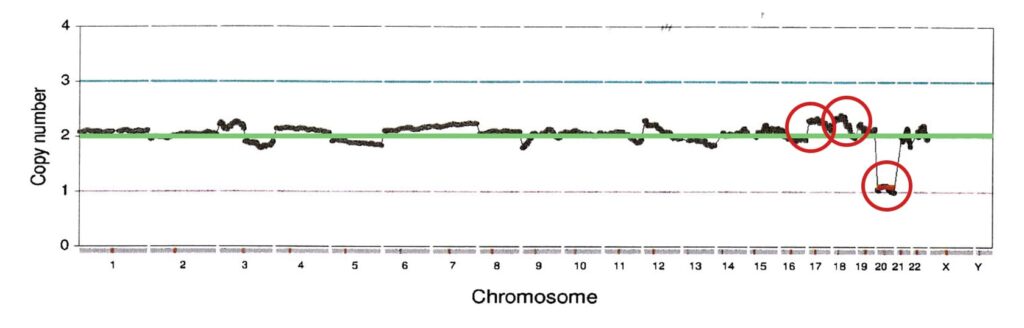
17番染色体トリソミーモザイク(約25%)、18番染色体トリソミーモザイク(約25%)、20番染色体モノソミーとなり移植不可の胚となります。
※17、18番トリソミーモザイクのみであれば、遺伝カウンセリングの上で移植の可否を判断できますが、20番染色体がモノソミーのため移植不可となります。
低頻度モザイク胚
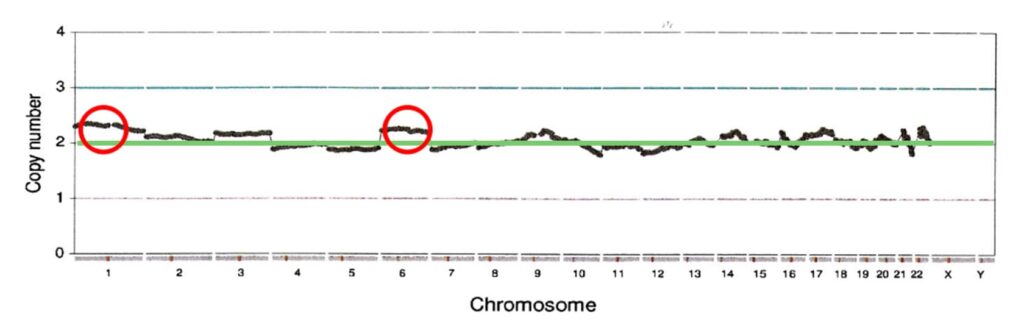
1番染色体トリソミーモザイク(約30%)、6番染色体トリソミーモザイク(約25%)となり十分な遺伝カウンセリングの上で移植の可否判定を行います。
着床前診断(PGT-A)とは
Preimplantation Genetic Testing(PGT)の和訳として”着床前診断”という言葉が、日本で使われてきましたが、本来は”着床前遺伝子検査”というのが正しい表記です。
妊娠後に赤ちゃんの染色体の検査を行う出生前検査に対して、着床する前(移植する前)に体外受精、顕微授精により得られた胚の染色体数の過不足を検査することにより、事前に流産する可能性のある胚を除外し、妊娠継続、出産に至る可能性のある胚のみを選別する検査のことを指します。
日本では1998年に日本産科婦人科学会(日産婦)が重篤な遺伝性疾患をPGTの適応とする見解が出されたのが最初です。最初に検査承認が与えられたのは、2014年のDuchenne型筋ジストロフィー症例でした。PGTは、以前のPGD(Preimplantation Genetic Diagnosis)から名称が変更されたもので、PGT-A、PGT-M、PGT-SRと3つに大別されました。
着床前診断の種類
目的の異なる3つ(PGT-A、PGT-M、PGT-SR)に分類されます。

PGT-A
Preimplantation Genetic Testing for aneuploidyの略語です。着床前染色体胚異数性検査とも言われます。
従来は顕微鏡で受精卵の形態を調べて、移植の優先順位を決めていましたが、PGT-Aでは、遺伝学的に問題がない不妊カップルの体外受精の治療を行う際に、事前に移植する胚の形態に加えて全染色体数を調べ、数的な異数性(モノソミーやトリソミー)がないものを移植して、流産率の低下をはかる目的で行われる検査です。
PGT-SR
Preimplantation Genetic Testing for structural rearrangementの略語です。
染色体構造異常の着床前診断に該当します。染色体転座などの構造異常を有するカップルが流産を繰り返す場合に、受精卵の染色体の構造に変化がないかを調べる検査です。
不均衡型(DNA量が変わる変化)染色体異常をする胚を除外して移植して流産率の低下をはかる目的で行われます。
PGT-M
Preimplantation Genetic Testing for monogenic/single gene defectsの略語です。
従来の単一遺伝子疾患の着床前診断(Preimplantation Genetic Diagnosis)を意味し重篤な遺伝性疾患の保因者カップルからの罹患した子どもの出生を防ぐことを目的とした検査です。

着床前診断で分かること
染色体の数的異常、単一遺伝子性疾患に関わる遺伝子変異や染色体構造異常の有無を調べることができます。
着床前診断と出生前診断の違い
受精した胚の段階で染色体数的異常や遺伝性疾患に関わる遺伝子変異や構造異常を調べる検査を着床前診断と定義しているのに対して、妊娠してから胎児の遺伝学的検査を出生前診断と定義しています。
着床前診断(PGT-A)のメリット・デメリット
メリット
受精した胚の染色体数的異常を確認することで、何度も移植を繰り返したり、結果的に流産となる胚移植を防ぐ事ができるため、身体的・精神的な負担の軽減に繋がります。また妊娠継続率の向上および初回の妊娠までの期間の短縮を期待できます。
デメリット
受精した胚はとてもデリケートなため細胞を採取することで胚盤胞へダメージを与える可能性があります。流産となる理由は染色体数的異常のみではないため、正常胚を移植しても流産を完全に防ぐことはできません。
体外受精費用の他に、胚の検査費用がかかります(胚盤胞1個につき11万円)。
留意点
正常胚(染色体数的正常)を移植したとしても、着床率は約70%と言われています。受精した胚はとてもデリケートであり、検査時の胚へのダメージなどが原因といわれています。
また胚盤胞のTE(栄養外胚葉:将来胎盤になる部位)の細胞を一部生検して検査を行うため、ICM(内細胞塊:将来胎児となる部位)の染色体数異常と完全に一致しているわけではありません。
この誤判定の確率は5-15%ほどあると言われ、PGT-Aの検査技術には限界があるのは事実です。つまり結果が受精した胚の染色体数をすべて反映している訳ではないため、本来移植されれば妊娠するかもしれない胚が数的異常胚と判断され廃棄されてしまう可能性があります。
この誤判定の確率は5-15%ほどあると言われ、PGT-Aの検査技術には限界があるのは事実です。
流産の原因の10-15%を占めるとされる3倍体、4倍体(染色体の一部でなく、すべての染色体で通常の1.5倍、2倍の状態)の判定が現状できません。そのため数的異常があるのに正常胚と判断され、移植に用いられる可能性があります。その場合は着床しても流産、死産となる事があります。
性別情報の開示は、本研究では禁止されており性別情報をお伝えできず、つまりPGT-Aでは産み分けを行うことはできません。
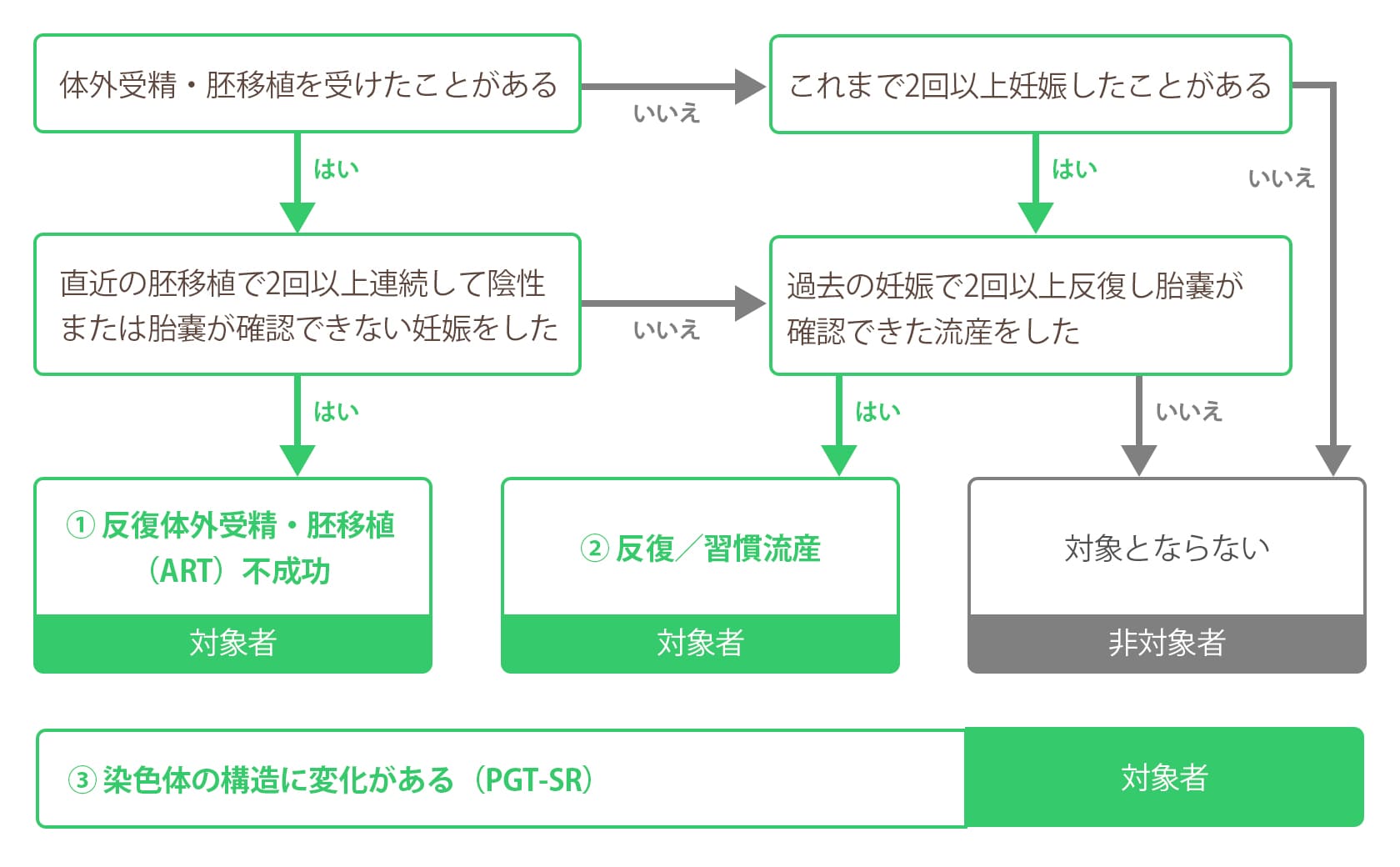
着床前診断(PGT-A)の条件・対象となる方
① 反復する体外受精胚移植の不成功の経験のある夫婦
② 反復する流死産の経験のある夫婦
③ 夫婦のいずれかに染色体の構造に変化がある方
※①〜③のいずれかに該当する方は、PGT-A共同研究に参加できる可能性があります。また日産婦が別に定めている対象除外項目に該当する方はご参加いただけません。
着床前診断(PGT-A)の方法・流れ
- 共同研究参加希望を担当医にお伝えください。
- ご夫婦のカウンセリングを行います。
- 研究参加の同意書をご提出いただきます。
- 体外受精を行い(卵巣刺激、採卵、媒精)、胚盤胞まで培養します。
- 胚盤胞になった胚の栄養外胚葉(将来胎盤になる部位)の細胞を一部採取(生検)します。採取したあとの胚盤胞はいったん胚凍結を行います。
- 採取した検体を委託検査会社に郵送し、染色体検査を行います。
- 検査結果の説明を行い、移植可能な胚を移植します(正常胚の移植は1回につき1個です)。
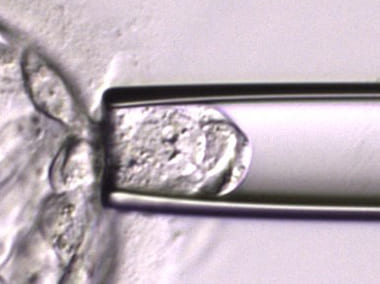
着床前診断(PGT-A)の限界
留意点にも挙げましたが、将来胎盤になる細胞の一部を採取(生検)して検査を行うため、将来胎児になる部分とは結果が異なることがあります。また染色体検査の微細な変化や3倍体、4倍体の変化は検出できない場合があります。
日本の現状
2016年から日産婦主導でPGT-Aの有効性を調べるための予備研究:「反復体外受精・胚移植不成功例、習慣性流産例(反復流産を含む)、染色体構造異常例を対象とした着床前胚染色体異数性検査(PGT-A)の有用性に関する多施設共同研究」が開始されました。
83名がPGT-Aを実施した結果、移植当たりの妊娠率が70%となりました。これは、PGT-Aを行わない場合の妊娠率30%と比べて有意に高いことが分かりました。
流産率や一人当たりの妊娠率が改善されるかは、まだ不明です。研究に参加する人数を増やし、より正確に流産率や一人当たりの妊娠率が改善されるかを確認するための特別臨床研究が2019年12月より実施されています。
現在、不妊症・不育症に関する着床前遺伝子異数性検査(PGT-A)の承認実施施設は205施設あります。日産婦の認定を受けた医療施設は、この共同研究に参加する形でPGT-Aを対象の患者様へ提供することができます。
当院も日産婦よりPGT-A実施施設の認定を受け、対象となる患者様へ検査提供を行っております。
着床前診断(PGT-A)の費用と検査期間
検査結果がでるまでに10-14日間かかります。
胚1個に対して検査費用は11万円かかります。
着床前診断(PGT-A)の説明動画
着床前診断(PGT-A)の説明についての動画はこちらをご覧ください。(外部リンク:日本産婦人科学会)


まとめ
PGT とくにPGT-A検査(着床前胚染色体異数性)について説明しました。妊娠を希望される方が、何度も移植を繰り返したり、結果的に流産となる胚移植を防ぐ事で、身体的・精神的な負担の軽減に繋がり、また妊娠継続率の向上および初回の妊娠までの期間の短縮を期待できことが、この検査の大きなメリットと思われます。対象になると思われる方は、一度担当医にご相談ください。















