子宮筋腫は多くの女性に見られる良性腫瘍で、早期発見や正しい管理が重要です。本記事では、子宮筋腫の基本情報や診断方法や診断後の対応について解説します。
子宮筋腫とは?
子宮筋腫は、子宮の筋肉組織に発生する良性の腫瘍で、女性ホルモンの影響を受けて成長することが特徴です。 発生頻度が高く、月経異常や痛み、不妊の原因になることもあります。ここでは、子宮筋腫の基礎についてわかりやすく解説します。
子宮筋腫の基本的な定義
子宮筋腫は、子宮の筋肉組織である平滑筋にできる良性の腫瘍です。 子宮の壁(筋層)の中に発生し、女性ホルモンの影響で大きくなります。 悪性のものではなく、がん細胞が無制限に増殖したり、他の臓器に転移したりすることはありません。
子宮筋腫の発生メカニズム
子宮筋腫の発生原因は、現在のところ解明されていません。しかし、女性ホルモンの一種であるエストロゲンの影響を受けて大きくなることが知られています。 女性ホルモンが活発に分泌される思春期以降から筋腫は発生し始め、30代から40代で発症することが多いです。 閉経後には、女性ホルモンの分泌が減少するため、筋腫は縮小する傾向にあります。
子宮筋腫とホルモンの関係
子宮筋腫の発生・増大には、女性ホルモンのエストロゲンが深く関わっています。エストロゲンは、子宮内膜を増殖させる働きがあり、子宮筋腫の細胞もエストロゲンに反応して増殖します。そのため、エストロゲンの分泌が活発な時期である性成熟期に子宮筋腫は多く見られます。閉経後にはエストロゲンの分泌が減少するため、筋腫は縮小し、症状も軽減する傾向にあります。
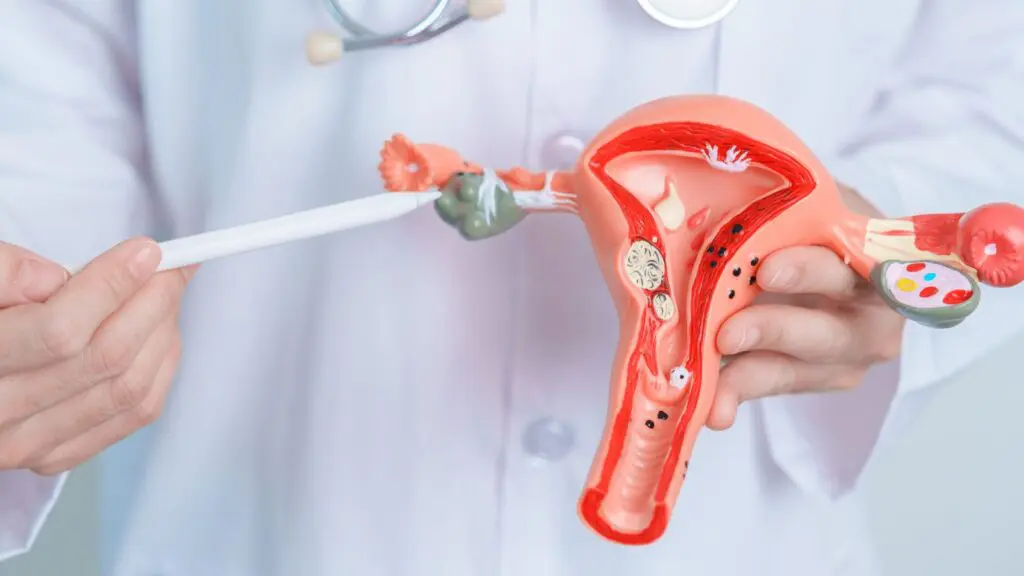
子宮筋腫の種類
子宮筋腫は発生する場所によって、以下の3つの種類に分類されます。
- 漿膜下筋腫: 子宮の外側に向かって発育する筋腫です。症状が出にくく、大きくなってから発見されることが多いです。 茎捻転を起こすと、激しい痛みを伴うことがあります。
- 筋層内筋腫: 子宮の筋肉層の中にできる筋腫です。最も一般的な種類で、多発しやすい傾向があります。
- 粘膜下筋腫: 子宮の内側に向かって発育する筋腫です。小さくても症状が強く、月経量が多くなるなどの症状が現れやすいです。筋腫分娩を起こすこともあります。

引用元)日本産婦人科学会 子宮筋腫とは
子宮筋腫の症状
子宮筋腫は、筋腫の大きさや位置によってさまざまな症状を調べます。 多くの場合は症状はありませんが、月経量の増加や月経痛、不正出血、圧迫による頻尿や便秘などの症状が現れますここでは、子宮筋腫に関連する一般的な症状とその特徴について詳しく解説します。
一般的な症状
子宮筋腫の症状は、その大きさや位置、種類によって様々です。多くの場合、無症状で、健康診断などで偶然発見されることもあります。しかし、筋腫が大きくなると、以下のような症状が現れることがあります。
- 月経異常: 月経量が多くなる(過多月経)、月経期間が長くなる(過長月経)、月経痛の悪化など。 粘膜下筋腫や大きな筋層内筋腫で多くみられます。
- 不正出血: 月経期間以外に出血すること。
- 下腹部腫瘤: 下腹部に硬いしこりとして触れること。多発筋腫や巨大な筋腫で起こります。
- 圧迫症状: 筋腫が大きくなり、周囲の臓器を圧迫することで、頻尿、排尿困難、便秘、腰痛などの症状が現れること。
- 貧血: 過多月経や不正出血により、貧血になることがあります。めまいや息切れ、動悸などの症状が現れることもあります。
- 疼痛: 筋腫が急速に大きくなる、茎捻転を起こす、変性する、感染するなどにより、腹痛や発熱などの症状が現れることがあり、 筋腫捻転を起こすと、激痛に襲われます。
- 不妊症: 粘膜下筋腫や大きな筋層内筋腫によって子宮内腔が変形することで、不妊症の原因となることがあります。
症状が現れるときの身体の変化
子宮筋腫が大きくなると、子宮の形状が変化したり、周囲の臓器が圧迫されたりすることで、様々な身体の変化が現れます。 例えば、月経量が増加したり、下腹部に硬いしこりが触れたり、頻尿になったりすることがあります。また、貧血になると、めまいや息切れ、動悸などの症状が現れることもあります。
無症状の場合もある理由
子宮筋腫は、筋腫の大きさや位置、種類によっては、症状が現れないことがあります。特に、漿膜下筋腫は、子宮の外側に向かって発育するため、大きくなっても症状が出にくい傾向にあります。 また、筋層内筋腫も、筋腫が小さい場合は、症状が現れないことが多いです。
症状の強さと影響を与える要因
子宮筋腫の症状の強さは、筋腫の大きさ、位置、種類、数、成長速度、変性の有無、個人の体質など、様々な要因によって異なります。一般的に、粘膜下筋腫は小さくても症状が強く、漿膜下筋腫は大きくなっても症状が出にくい傾向にあります。 また、筋腫が急速に大きくなったり、変性したり、感染したりすると、強い痛みや出血を伴うことがあります。
症状が日常生活に与える影響
子宮筋腫の症状が強い場合は、日常生活に大きな影響を与える可能性があります。例えば、過多月経や月経痛がひどい場合は、仕事や家事、外出などが困難になることがあります。また、貧血がひどい場合は、めまいや息切れ、動悸などの症状で、日常生活に支障をきたすことがあります。

子宮筋腫の原因とリスク要因
子宮筋腫は、エストロゲンなどの女性ホルモンや遺伝的な関与が関係していると考えられています。 発症リスクは、家族歴や生活習慣、年齢などによっても異なります。主な原因とリスクリスクについて詳しく説明します。
ホルモンバランスの影響
子宮筋腫の発生・増大には、女性ホルモンのエストロゲンが大きく関与しています。エストロゲンは、子宮内膜を増殖させる働きがあり、子宮筋腫の細胞もエストロゲンに反応して増殖します。そのため、エストロゲンの分泌が活発な時期である性成熟期に子宮筋腫は多く見られます。閉経後にはエストロゲンの分泌が減少するため、筋腫は縮小し、症状も軽減する傾向にあります。
遺伝的要因
子宮筋腫は、遺伝的な要因も関係していると考えられています。一親等以内に子宮筋腫の家族歴がある場合、発症リスクが2.5倍高くなると言われています。また、特定の遺伝子や染色体異常が、子宮筋腫の発症に関与しているという研究結果もあります。しかし、遺伝的な要因だけで子宮筋腫が発症するわけではなく、環境要因や生活習慣なども複合的に影響していると考えられています。
生活習慣と環境因子
子宮筋腫の発生と生活習慣や環境要因との関連性は、まだはっきりと解明されていません。しかし、食生活や運動習慣、ストレスなどが、子宮筋腫の発症リスクに影響を与える可能性があるという研究結果も報告されています。今後のさらなる研究が必要です。
年齢と子宮筋腫の関係
子宮筋腫は、30代から40代の女性に最も多く見られます。これは、この時期にエストロゲンの分泌が最も活発になるためと考えられています。 20代以下の若い女性でも発症することはありますが、閉経後はエストロゲンの分泌が減少するため、筋腫は縮小する傾向にあります。
他の疾患との関連性
子宮筋腫は、不妊症や流産のリスクを高める可能性があります。また、子宮筋腫が大きくなると、周囲の臓器を圧迫することで、頻尿、排尿困難、便秘などの症状が現れることがあります。さらに、子宮筋腫があると、子宮体がんのリスクがわずかに高まるとも言われています。
子宮筋腫の診断方法
子宮筋腫の診断には、問診や内診、超音波検査などが用いられます。必要に応じてMRIや組織検査が行われ、筋腫の大きさや位置、進行度を確認します。診断過程と、各検査の役割について詳しく見ていきましょう。
医師による問診と診察
子宮筋腫の診断は、まず医師による問診と診察から始まります。 問診では、月経の状態(月経量、月経期間、月経痛の有無など)、過去の妊娠・出産歴、家族歴、自覚症状などを詳しく聞かれます。診察では、内診を行い、子宮の大きさや硬さ、筋腫の有無などを確認します。
超音波検査の役割
超音波検査は、子宮筋腫の診断に最もよく用いられる検査方法です。 超音波を腹部や膣から当て、子宮や卵巣などの様子を画像で確認します。 子宮筋腫の大きさ、位置、数、種類などを詳しく調べることができます。
MRIとCTスキャンの活用
MRI検査は、子宮筋腫の大きさ、位置、種類をより正確に診断するために用いられます。特に、子宮肉腫との鑑別が難しい場合や、手術を検討する場合に有用です。CT検査は、子宮筋腫の診断にはあまり用いられませんが、筋腫が他の臓器に及ぼす影響を調べるために実施されることがあります。
組織検査の必要性
子宮筋腫は、ほとんどの場合、良性の腫瘍であり、悪性化する可能性は非常に低いですが、まれに子宮肉腫という悪性腫瘍が隠れていることがあります。そのため、子宮筋腫が急速に大きくなる場合や、閉経後も筋腫が縮小しない場合は、組織検査が必要となることがあります。組織検査は、子宮内膜を採取して、顕微鏡で細胞を観察することで、悪性腫瘍の有無を判断します。
診断時に考慮される他の条件
子宮筋腫の診断時には、患者の年齢、妊娠・出産の希望、症状の程度、筋腫の大きさ、位置、数、種類などを総合的に考慮して、治療方針が決定されます。

子宮筋腫の治療法
子宮筋腫の治療方法には、痛みの緩和を目的とした薬物療法や、症状を主体とする手術療法があります。治療の選択肢とその効果について解説します。
薬物療法の選択肢
子宮筋腫の薬物療法には、以下のものがあります。
- 対症療法: 子宮筋腫の症状を緩和するための治療法です。 月経痛には鎮痛剤、貧血には鉄剤、過多月経には止血剤などが処方されます。
- 偽閉経療法: GnRHアゴニストやGnRHアンタゴニストと呼ばれる薬剤を用いて、一時的に閉経状態を作り、筋腫を縮小させる治療法です。月経痛や過多月経などの症状を軽減する効果がありますが、副作用として更年期障害の症状が現れることがあります。 また、骨密度が低下するリスクもあるため、長期的な使用はできません。治療を中止すると、筋腫は再び大きくなることが多いです。
- 低用量ピル: 月経量を減らしたり、痛みを軽減したりする効果があります。 筋腫の成長を抑制したり、縮小させたりする効果も期待できますが、子宮筋腫を根本的に治療するものではありません。
- 低用量エストロゲン・プロゲスチン配合剤(LEP製剤): 月経困難症の軽減を目的とした治療法です。子宮筋腫自体を小さくする効果はありません。稀に血栓塞栓症などの重篤な副作用が現れることがあります。
- 子宮内黄体ホルモン放出システム(IUS): 子宮内に黄体ホルモンを持続的に放出する装置を挿入し、子宮内膜の発育を抑制することで、過多月経や月経困難症を軽減する方法です。 子宮筋腫自体を小さくする効果はありません。定期的な交換が必要です。
手術の種類とその選択
子宮筋腫の手術には、以下のものがあります。
- 子宮筋腫核出術: 子宮を温存し、筋腫だけを摘出する手術です。妊娠を希望する女性や、子宮を残したいという希望が強い女性に適応されます。開腹手術、腹腔鏡下手術、子宮鏡下手術のいずれかで行われます。筋腫が再発する可能性があります。
- 子宮全摘出術: 筋腫を含めて子宮全体を摘出する手術です。妊娠を希望しない女性や、一定の年齢以上の女性に適応されます。 開腹手術、腹腔鏡下手術、腟式手術のいずれかで行われます。筋腫が再発する心配はありませんが、妊娠はできなくなります。
- 子宮鏡下子宮筋腫摘出術: 子宮鏡を用いて、子宮内腔に突出している粘膜下筋腫を摘出する手術です。お腹に傷がつかないため、体への負担が少ない手術ですが、筋腫の大きさや位置によっては適応できない場合があります。
- 子宮鏡下子宮内膜焼灼術/マイクロ波子宮内膜焼灼術(MEA): 子宮鏡を用いて、子宮内膜を焼灼することで、過多月経を軽減する手術です。子宮筋腫自体を治療する手術ではありません。将来妊娠を希望する場合は、行うことができません。
- 子宮動脈塞栓術(UAE): カテーテルを用いて、子宮筋腫に栄養を送っている血管を塞栓することで、筋腫を縮小させる治療法です。症状の緩和は期待できますが、治療後の疼痛や感染症、卵巣機能低下などの合併症のリスクがあります。 また、妊娠する機能も低下することが報告されています。
非侵襲的治療法
子宮動脈塞栓術(UAE)や集束超音波療法(FUS)などの非侵襲的な治療法も開発されています。 UAEはカテーテルを用いて子宮筋腫に栄養を送る血管を塞栓し、FUSは超音波を照射して筋腫を壊死させる治療法です。これらの治療法は、手術に比べて体への負担が少ないというメリットがありますが、適応が限られていたり、保険適用外であったりする場合があります。
治療法の選択基準
治療法の選択は、患者の年齢、妊娠・出産の希望、症状の程度、筋腫の大きさ、位置、数、種類などを総合的に考慮して決定されます。妊娠を希望する場合は、子宮を温存できる子宮筋腫核出術が選択されることが多いですが、筋腫の大きさや位置によっては子宮全摘出術が必要になる場合もあります。妊娠を希望しない場合は、子宮全摘出術を選択することもできます。症状が軽い場合は、経過観察を選択することもできます。
治療によるリスクと副作用
子宮筋腫の治療には、それぞれリスクや副作用があります。
- 薬物療法: 偽閉経療法では、更年期障害の症状や骨密度低下などの副作用が現れることがあります。低用量ピルは、血栓症のリスクを高める可能性があります。
- 手術療法: 手術には、出血、感染、臓器損傷、癒着などのリスクがあります。子宮筋腫核出術では、筋腫が再発する可能性があります。子宮全摘出術では、妊娠ができなくなります。 UAEでは、治療後の疼痛や感染症、卵巣機能低下などの合併症のリスクがあります。
治療法を選択する際には、担当医からそれぞれの治療法のリスクや副作用について十分な説明を受け、納得した上で治療を受けることが重要です。

まとめ
子宮筋腫は、女性の健康にさまざまな危険性があるため、初期の診断と正しい治療が大切です。診断後は、薬物療法や手術療法など症状に応じた治療法を選択し、生活の質を維持できるようサポートしていきます。 子宮筋腫の正しい知識と正しい対処法を考えて、自分に合った管理方法を見つけていきましょう。
助産師より

子宮筋腫は良性の腫瘍といっても、妊娠中に筋腫が大きくなって子宮収縮が増えたり、痛みが強く出て入院になったり、生活に影響が出ることがあります。
また筋腫の位置や大きさによって分娩方法も変わりますし、出産する病院も変わることがあります。妊娠前から妊活や妊娠中、出産時に予測される状況も医師と相談しながら安心して妊娠準備ができると良いですね。














